Избавиться от геморроидальных узлов быстро, безболезненно, без кровопотерь, без госпитализации, без общего наркоза и без потери работоспособности — всё это возможно благодаря малоинвазивным методикам.
Лазерные технологии занимают особое место в списке современных малоинвазивных методик. Этому способствует широчайший спектр их применения и минимальный перечень противопоказаний.
В медицинской практике принято использовать ряд терминов, имеющих отношение к лазерному удалению геморроидальных узлов:
- лазерная коагуляция;
- лазерная вапоризация;
- лазерная геморроидопластика (Laser HemorrhoidoPlasty, LHP);
- лазерная субмукозная деструкция геморроидальных узлов (ЛСДГ);
- лазерная субмукозная деструкция кавернозной ткани прямой кишки и анального канала;
- лазерное склерозирование;
- лазерная фотоабляция;
- лазерная облитерация.
Одни из этих терминов являются абсолютными синонимами друг друга. Другие имеют небольшие различия. Разница очень незначительна, поэтому в данной статье мы рассмотрим общие особенности всех перечисленных разновидностей.
5 главных преимуществ лечения лазером
У методики множество плюсов, но перечисленные ниже можно назвать самыми значимыми.
Показания к лазерной вапоризации геморроя
Данная методика может применяться практически при любых разновидностях болезни:
- на любой стадии (при 1, 2, 3, 4 степени);
- для любых видов узлов (внутренние, наружные, комбинированные);
- при любом количестве узлов;
- при любых формах геморроидальной болезни (острая, хроническая, осложнённая тромбозом, трещинами и проч.).
К лазерной операции допускаются в том числе пациенты, которым могут не подойти другие виды вмешательств, например:
- люди, страдающие заболеваниями сердечно-сосудистой системы, нервной системы, диабетом и другими хроническими патологиями;
- люди любого возраста — от 18 лет до бесконечности;
- беременные женщины — только на сроке с 15 по 30 неделю;
- женщины после родов — лечить геморрой лазером можно уже на следующий день после родоразрешения;
- женщины в период лактации — без прерывания налаженного процесса кормления.
Противопоказания
Как и любой другой метод, лазерная коагуляция имеет ряд противопоказаний. К ним относятся:
- инфекционные заболевания любых органов;
- рак любых отделов кишечника (прямая, толстая, сигмовидная кишка и др.);
- некоторые нарушения в процессах свёртывания крови.
Учитывая эти особенности, врач проктолог может провести лазерную деструкцию геморроя только после комплексного обследования, включающего сбор анамнеза, осмотр, аноскопию, ректороманоскопию, лабораторные исследования крови.
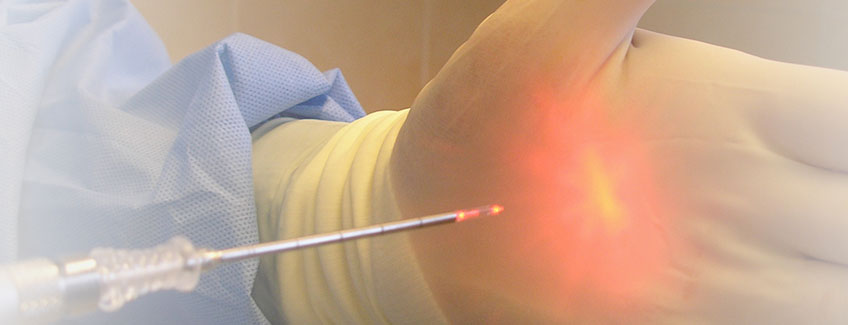
Суть метода
Для выполнения процедуры используется тончайший электрод (диаметром чуть больше 1 миллиметра).
Электрод воздействует на геморроидальный узел в двух направлениях:
- выпаривает из узла жидкость (в основном это кровь);
- запаивает прямокишечные артерии, подающие кровь внутрь узла.
Геморроидальный узел, полностью лишённый кровоснабжения, буквально за несколько минут уменьшается и перестаёт болеть.

Процедура проводится в положении лёжа на боку, под местной анестезией, при помощи сильнодействующего геля.
Длительность процедуры — от 10 до 30 минут.
За одну процедуру возможно избавиться от 1 до 3 узлов среднего размера.
Для лечения больших узлов может потребоваться совмещение лазерного лечения с другими малоинвазивными методиками.
После удаления геморроя лазером
Благодаря точечному воздействию, здоровые ткани остаются нетронутыми. Именно поэтому практически сразу по завершению лечения пациенты могут самостоятельно отправиться домой (или даже на работу).
Кушать, сидеть, ходить в туалет — всё это можно делать без ограничений.
При этом следует соблюдать индивидуальные предписания лечащего врача проктолога. Вот список наиболее частых рекомендаций на первые дни после операции геморроя лазером:
- временно ограничить тяжёлые физические нагрузки (например, не ходить в спортзал, не выполнять приседания, не поднимать тяжести, не брать на руки ребёнка);
- выполнять лёгкие упражнения для улучшения кровообращения (только рекомендованные лечащим врачом проктологом);
- избегать длительного нахождения в одном положении (не сидеть долго);
- употреблять много чистой воды;
- обогатить рацион овощами и злаками, содержащими клетчатку;
- воздержаться от посещения бани, сауны, бассейна;
- не перегреваться и не переохлаждаться;
- не заниматься сексом;
- принимать медикаменты;
- наносить заживляющую мазь;
- соблюдать ежедневную гигиену аноректальной области (тщательно, но осторожно).
Полный перечень рекомендаций доктор разрабатывает индивидуально для каждого пациента — учитывая степень тяжести заболевания, возраст, особенности образа жизни и сопутствующих заболеваний.
Если какие-либо из рекомендаций не могут быть соблюдены из-за особенностей профессиональной деятельности, доктор откроет больничный лист на необходимое количество дней.


